Personel na wojnie z covidem. "Robimy wszystko, co możemy"

Z punktu widzenia pielęgniarek
Bożena Chudoba pracuje na oddziale pulmonologicznym. Alicja Śnieżek na Intensywnej Terapii Covidowej.
Jak wygląda Wasza praca?
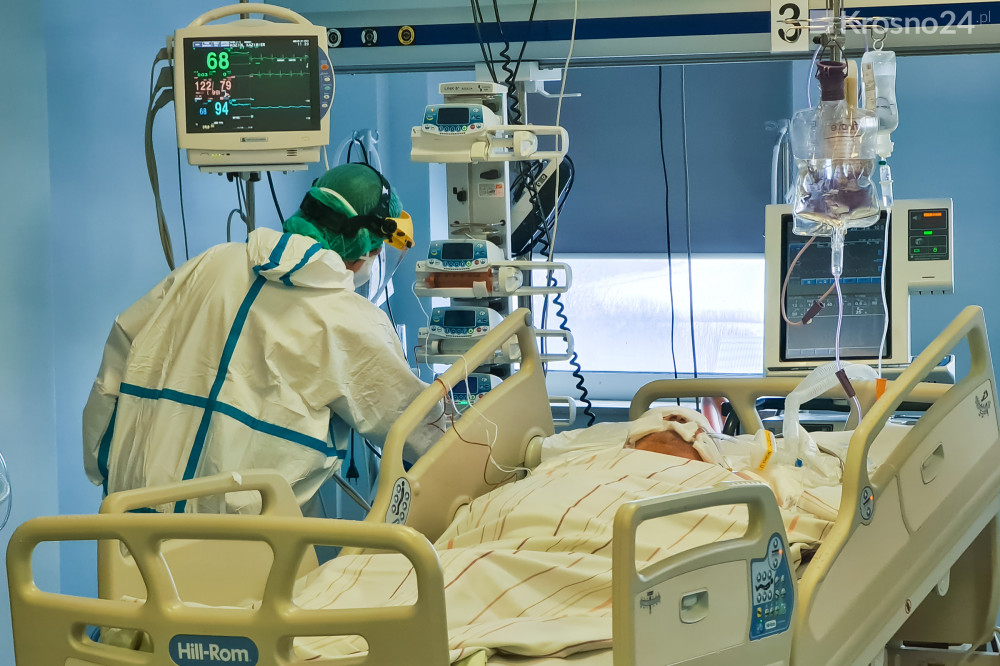
- Większość naszych pacjentów jest w tak ciężkim stanie, że wymagają całościowej opieki. Pracę utrudnia nam dodatkowo to, że po stronie covidowej musimy stosować środki ochrony indywidualnej: kombinezony, maski i gogle. Na oddziałach są ludzie, którzy nie mają czym oddychać, duszą się, są niedotlenieni, z zaburzeniami świadomości. A to wszystko przez koronawirusa.
Ile obecnie osób przebywa na oddziale pulmonologicznym przekształconym na covidowy?
- Na oddziale jest 20 osób. 19 pacjentów znajduje się w ciężkim stanie, natomiast jedna osoba, która jest zaszczepiona porusza się o własnych siłach.
Czyli osoby zaszczepione, nawet jeśli chorują, to są w lepszym stanie?
- Z obserwacji wynika, że osoby zaszczepione bez względu na to, czy mają 30 czy 70 lat są bardziej samodzielne, natomiast osoby niezaszczepione o wiele ciężej przechodzą covid. Przy nich robi się wszystko: karmi, pielęgnuje, myje. One same nie siedzą, nie odwracają się, nie potrafią odebrać telefonu. Sama rozmowa sprawia im problem.
Każdy przypadek przechodzenia choroby jest jednak inny, indywidualny?
- Są pacjenci po 3. dawkach i ciężko przechodzą, ale są też pacjenci niezaszczepieni, którzy szybko zdrowieją. Pamiętam dwóch 40-latków, którzy na nic się nie leczyli i nie chodzili do lekarza. Zachorowali na covid i umarli. Obydwoje byli niezaszczepieni. Trafił też do nas pan, dwukrotnie zaszczepiony i bez chorób współistniejących, z niską saturacją. Został podłączony do opti-flow - systemu wspomagania oddechu. W tej chwili jego stan jest już dobry.
Do szpitala trafiają częściej zaszczepieni czy niezaszczepieni?
- Większość naszych pacjentów to jednak osoby niezaszczepione. Zdarzają się też osoby po szczepionce, w większości przechodzą one chorobę znacznie łagodniej.
Ludzie odzyskują zdrowie?
- Powikłania po covidzie zostają do końca życia. Są to np. zwłóknienia płuc. Ozdrowieńcy muszą używać koncentratorów tlenowych w domu, rehabilitacja jest długa, istnieje też większe ryzyko zakrzepicy. Często ludzie nie dochodzą do sprawności sprzed choroby.
Czy macie wypracowany już jakiś system opieki i leczenia pacjentów?
- System postępowania jest zawsze taki sam. Ale jeden pacjent zdrowieje i wychodzi do domu, a drugi umiera. Przy tej chorobie nie da się zastosować standardów leczenia.
Jaka jest styczniowa fala zachorowań?
- Łagodniejsza. Jak przypomnę sobie pierwszą, to ludzie umierali dramatycznie. W jednym dniu przyjmowaliśmy pacjenta na oddział, a nazajutrz zanim przychodziłam na dyżur, on nie żył. To było straszne i smutne.
Najbardziej przygnębiające jest, gdy robimy wszystko, co możemy w danej chwili, a to nie przynosi efektu i pacjenci nie zdrowieją. Jest nam ich żal.
Nie można negować, że ludzie przez wirusa nie umierają. To jest niezbity fakt.
Jak pacjenci podchodzą do tej choroby?
- Są ogromnie wystraszeni, przerażeni, bardzo się boją. Chodzimy wśród nich w kombinezonach jak kosmici. Nie widzą naszych twarzy, nie widzą, że się do nich uśmiechamy. Próbujemy w jakiś sposób nawiązać kontakt i ich pocieszyć.
Co jest dla nich najtrudniejsze?
- Odizolowanie. Przez wiele tygodni nie widzą bliskich. Psychika powoduje, że poddają się chorobie, gorzej się leczą i nie wracają tak szybko do zdrowia. Niektórzy z nich umierają w samotności. Gdy odzyskują świadomość, przekazujemy informację, że dzwoniła żona, córka, syn. Zaraz dajemy im telefon.
Pamiętam taką sytuację: starsza pani kiedyś przyszła, żeby podać torebeczkę pacjentowi. Wzięłam, zaniosłam. Mówię mu, że to od żony. On mówi: żona, żona... ze łzami w oczach. Tak mi się go zrobiło szkoda, że zabrałam go do drzwi na wózku. Machali sobie, wysyłali buziaki przez szybę. On powtarzał jej imię, tak się cieszyli.
Z punktu widzenia lekarza
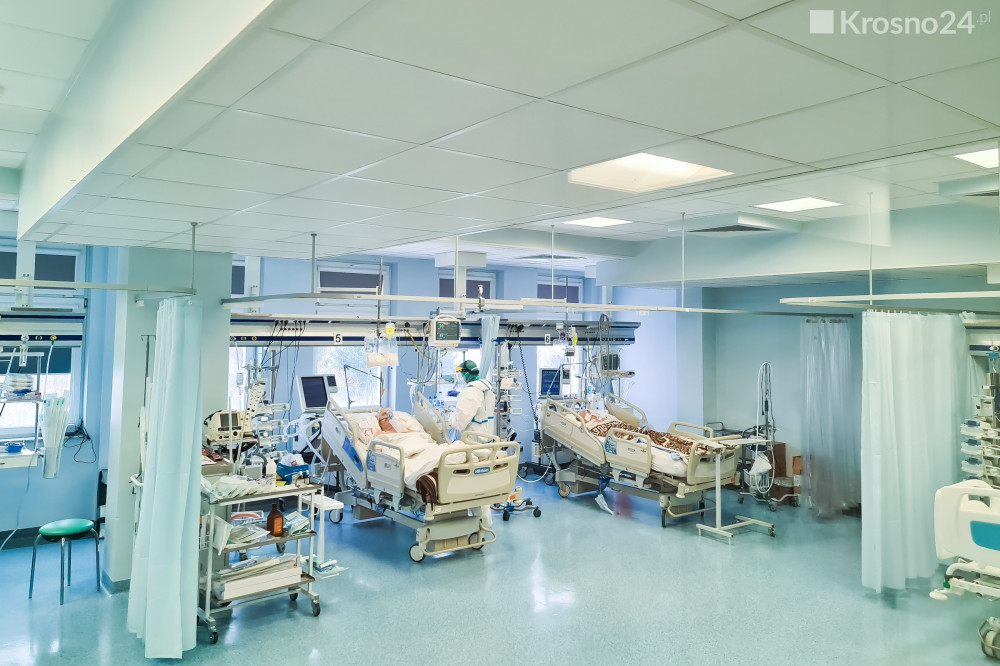
Mariusz Pelczarski - gastroenterolog, specjalista chorób wewnętrznych, kierownik Oddziału Gastroenterologii w Wojewódzkim Szpitalu Podkarpackim w Krośnie. W połowie listopada oddział został przekształcony w szesnastołóżkowy oddział przeznaczony dla pacjentów z niewydolnością oddechową zakażonych wirusem COVID-19.
Jak wygląda teraz praca na Pana oddziale?
- Praca obecnie jest dużo trudniejsza. W pierwszy dniach funkcjonowania mieliśmy już zapełniony cały oddział. Przyjęliśmy ponad 170 pacjentów od listopada. Liczba osób, która zmarła w tym czasie, jest niewspółmierna do tego, co obserwowaliśmy przed utworzeniem oddziału.
Jest Pan gastroenerologiem, tymczasem musi Pan leczyć chorych na COVID-19.
- Specjalistów chorób zakaźnych, pulmonologów i anestezjologów jest w Polsce za mało, żeby zajęli się wszystkimi pacjentami z COVID-19. Skoro jest ich za mało, to w sytuacji doraźnej musi robić to ktoś jeszcze. Gdy przekazałem kolegom informację o przekształceniu naszego oddziału w oddział covidowy, nie było jednego głosu sprzeciwu. Jak jest tak trudna sytuacja jak obecnie, to trzeba jej sprostać.

Chorzy na COVID-19 nie należą do najłatwiejszych przypadków.
- Zapalenia płuc w przebiegu COVID-19 jest chorobą innego kalibru niż choroby, które spotykaliśmy i leczyliśmy przez dotychczasowe lata naszej pracy. Leczenie jest trudne. Pacjenci ci wymagają głównie intensywnej tlenoterapii, ale też leczenia nowymi lekami przeciwwirusowymi oraz hamującymi nadmierną reakcję zapalną w odpowiedzi na zakażenie. Niezbędne jest też leczenie przeciwzakrzepowe, nierzadko też podawane są antybiotyki.
Obecnie posiadamy wszystkie dostępne preparaty. Niestety nie zawsze możemy zastosować leki przeciwwirusowe, bo część pacjentów zbyt późno do nas trafia.
W tej chorobie jest duży problem z nadkrzepliwością i zatorowością płucną.
Pacjenci, którzy nawet lekko przechodzą tĘ chorobę, mogą mieć później poważne powikłania zakrzepowe.
Na oddział trafiają też osoby z pierwotnie innymi objawami, niż te ze strony układu oddechowego. Ostatecznie okazuje się, że te objawy wynikają z zakażenia koronawirusem.
Szczepienia pomagają? Jak teraz wygląda sytuacja na oddziale?
- Większość pacjentów, których leczymy, jest niezaszczepionych przeciwko COVID-19. Nasi nieliczni zaszczepieni pacjenci w większości łagodniej przechodzą tę chorobę. Sumarycznie jednak jest to choroba, która przyczyniła się do wielu zgonów, a u wielu z chorujących poważnie nadszarpnęła zdrowie.
Mamy szczepionkę, nie do końca doskonałą, ale z tego nie wynika fakt, że nie mając broni doskonałej w 100% nie należy używać tej, którą mamy. Pasy bezpieczeństwa i poduszki powietrzne w samochodach nie chronią zawsze przed śmiercią, ale zmniejszają jej ryzyko. Dlatego ich używamy.
Rozmowa przeprowadzona była 21 i 25 stycznia 2022
